Déc 27, 2023 | Les bons gestes
Protégez les foyers ouverts et tenez les enfants à l’écart des sources de brûlures (cheminée, boissons chaudes, bougies…)
Les brûlures représentent un risque d’accident fréquent chez les enfants de moins de cinq ans. Dans 2/3 des cas, elles sont dues à des projections de liquides bouillants (eau, thé, huile…).
Que faire en cas de brûlure:
1. Éloignez immédiatement votre enfant de la source de chaleur
2. Refroidissez la partie du corps touchée en faisant couler doucement l’eau fraîche du robinet (mais pas glacée) sur la brûlure pendant au moins 10 minutes. Cela permet de diminuer la douleur et de faire baisser la température de la peau en surface ainsi qu’en profondeur
3. Conduite à tenir après avoir rafraîchi la zone brûlée:
- En cas de brûlure du 1er degré (peau rougie comme un coup de soleil, sur une petite surface), mettez une crème hydratante et protégez avec une compresse. Si vous avez un doute, contactez le médecin de l’enfant
- En cas de brûlure du 2ème degré (formation d’une cloque supérieure à 1 cm de diamètre), protégez avec une compresse sans percer la cloque et consultez rapidement le médecin de l’enfant
- En cas de brûlure du 3ème degré (peau noircie ou blanche et cartonnée, absence de douleurs, vêtements collés sur la brûlure), enveloppez la zone touchée dans un linge humide sans chercher à enlever les habits et appelez le 144
Pour toute brûlure d’origine électrique même de petite taille, consultez le médecin de l’enfant.
Références:
- Que faire si mon enfant s’est brûlé ? Site internet du centre romand des brûlés du Centre Hospitalier Universitaire Vaudois, juillet 2019
- HUG – Hôpitaux Universitaires de Genève. Mon enfant est malade. www.monenfantestmalade.ch
- Ogier R, Lador F. Premiers secours enfants. Médecine et hygiène. 2010. (Collection SansBlabla)
Article du 14 janvier 2020, mis à jour le 27 décembre 2023
Mar 23, 2022 | Les bons gestes, Chutes
La surveillance d’un adulte est essentielle pour limiter les risques de chute d’un enfant (table à langer, chaise haute, balcon, fenêtre ouverte, place de jeu …)
Il est également indispensable de sécuriser son environnement (barrières d’escaliers, systèmes de sécurité pour fenêtres, tapis antidérapant dans la baignoire …)
Les chutes sont des incidents fréquents au cours du développement de l’enfant (apprentissage de la marche, exploration de l’environnement…). Leurs conséquences sont souvent sans gravité mais il peut arriver qu’elles soient plus sévères.
Que faire en cas de chute ?
Gardez votre calme et évaluez la situation :
1. Si l’enfant perd connaissance suite à la chute et jusqu’à 24 heures après
2. Si l’enfant n’a pas perdu connaissance
- Surveillez l’enfant pendant 24 heures
- Si des symptômes tels que vomissements, maux de tête, désorientation, somnolence, vision trouble, saignement de l’oreille, réaction de gêne face à la lumière ou comportement inhabituel apparaissent, consultez un médecin rapidement
3. En cas de plaie superficielle*
- Appuyez fermement sur la plaie avec une compresse ou un linge propre jusqu’à ce que le saignement s’arrête (environ 10 minutes)
- Désinfectez la plaie et couvrez-la avec un pansement
4. En cas de plaie plus importante
- Protégez la plaie avec une compresse
- Prenez rapidement contact avec un médecin ou consultez
*Plaie superficielle : n’atteint que la peau, d’une taille de moins de 3 cm; ne se trouve ni sur le visage, les organes sexuels ou à proximité de l’anus
Références:
- HUG – Hôpitaux Universitaires de Genève. Mon enfant est malade. www.monenfantestmalade.ch
- Ogier R, Lador F. Pemiers secours enfants. Médecine et hygiène. 2010. (Collection SansBlabla)
Article du 22 novembre 2017 mis à jour le 23 mars 2022
Mar 29, 2021 | Les bons gestes
Mettez hors de portée des jeunes enfants les pistolets à billes et tout autre jouet comportant des parties acérées en métal ou en verre.
En jouant, un enfant est facilement exposé au risque de blessure à l’œil que ce soit par des grains de sable, un morceau de bois, un ballon….
Une blessure à l’œil est vite douloureuse. L’œil peut devenir rouge et rester difficilement ouvert.
Que faire lors d’une blessure à l’œil :
- Dans tous les cas, calmez d’abord l’enfant et ne le laissez pas se frotter l’œil
- Si la gêne provient d’un corps étranger, rincez l’œil idéalement avec du sérum physiologique en grande quantité ( à défaut, rincez généreusement avec de l’eau fraîche). Si la douleur persiste, que le corps étranger semble profondément enfoncé dans l’œil; consultez immédiatement un médecin
- Si l’œil est douloureux suite à un coup, appliquez une compresse d’eau très froide pendant 15 minutes. Consultez un médecin si l’œil devient rouge ou si l’enfant dit qu’il voit flou.
- En cas de blessure par projection d’un produit chimique, rincez abondamment l’œil à l’eau fraîche pendant 10 minutes. Contactez le centre antipoison Tox Info Suisse au 145. Protégez l’œil avec une compresse et consultez immédiatement un médecin
- Lors de plaie ouverte sur les paupières ou sur l’œil lui-même, posez simplement une compresse propre sur l’œil sans appuyer et sans avoir rincé. Consultez immédiatement un médecin
Références:
- Tox Info Suisse.Centre antipoison suisse. www.toxifo.ch
- AboutKidsHealth. Les réponses dignes de confiance de l’hôpital pour enfants de Toronto. www.aboutkidshealth.ca
- SNOF – Syndicat National des Ophtalmologistes de France. www.snof.org
Article du 14 février 2017 mis à jour le 29 mars 2021
Déc 15, 2020 | Les bons gestes, Non classé
La position latérale de sécurité est un geste simple à connaitre pour faire face à certaines situations d’urgence. C’est une position de sécurité pour attendre l’arrivée des secours.
Elle s’utilise si l’enfant est inconscient, qu’il respire et qu’il n’a pas subi de traumatisme ayant pu causer des lésions de la colonne vertébrale.
1. Votre enfant ne réagit pas quand vous le touchez ou quand vous lui parlez, mais vous entendez sa respiration ou vous voyez son thorax bouger.
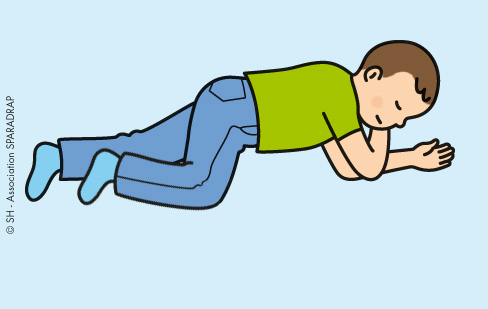
Dans la mesure du possible, appelez de l’aide. Placez l’enfant en position latérale de sécurité afin de maintenir ses voies respiratoires dégagées et de faciliter l’écoulement d’éventuels vomissements vers l’extérieur de sa bouche.
Pour un enfant: mettez-vous à côté de lui. Placez une de vos mains derrière ses genoux et la deuxième derrière ses épaules. Tournez-le sur le côté et inclinez-lui légèrement la tête en arrière avec le visage orienté vers le sol. Repliez la jambe du dessus sur l’autre de manière à ce que le genou touche le sol.
Pour un bébé: portez-le dans vos bras en maintenant son corps sur le côté et sa bouche orientée vers le sol
2. Appelez le 144
3. Surveillez sa respiration en attendant l’arrivée des secours
Références:
- HUG – Hôpitaux Universitaires de Genève. Mon enfant est malade. www.monenfantestmalade.ch
- Ogier R, Lador F. Pemiers secours enfants. Médecine et hygiène. 2010. (Collection SansBlabla)
Illustration mise à disposition par l’association SPARADRAP, une association pour aider les enfants à avoir moins peur et moins mal lors des soins et à l’hôpital www.sparadrap.org
Article du 6 mars 2018, mis à jour le 15 décembre 2020
Déc 15, 2020 | Les bons gestes, Chutes
Limitez les risques de chute de l’enfant en évitant les objets et câbles qui traînent au sol.
Lors d’une chute, il peut arriver qu’un enfant se casse une dent.
Que faire lorsqu’une dent est cassée:
- En tout premier lieu, retrouvez la dent ou le morceau de dent qui s’est cassé
- Mettez la dent (ou le morceau de dent) dans du lait ou de l’eau
- Ne touchez pas la racine de la dent et ne nettoyer pas la dent.
- Lors de saignements dans la bouche, faites mordre l’enfant dans un tissu
- Consultez rapidement un dentiste en apportant la dent (ou le morceau de dent), idéalement moins de 2 heures après l’accident.
- Si la dent bouge légèrement sans être cassée, consultez le dentiste dans les 24 heures
Références:
- SSO – Société suisse des médecins-dentistes www.sso.ch
- HUG – Hôpitaux Universitaires de Genève. Mon enfant est malade. www.monenfantestmalade.ch
- Ogier R, Lador F. Pemiers secours enfants. Médecine et hygiène. 2010. (Collection SansBlabla)
Article du 14 février 2017, mis à jour le 15 décembre 2020
Juin 17, 2020 | Les bons gestes, Étouffements, strangulations
Il est important de surveiller votre enfant pendant qu’il mange et de mettre hors de sa portée les objets ou aliments de petite taille
Les enfants de moins de 5 ans sont particulièrement exposés aux risques d’étouffement du fait qu’ils portent facilement tout à la bouche et que leurs voies respiratoires supérieures sont relativement étroites.
Comment identifier un enfant qui est en train de s’étouffer?
- L’obstruction partielle des voies respiratoires:
L’air arrive encore à circuler. L’enfant est pris de violentes quintes de toux, sa respiration peut devenir sifflante, son visage rougit, il a de la difficulté à parler et il pleure,
- L’obstruction totale des voies respiratoires:
L’air ne peut plus circuler. L’enfant ne tousse pas, ne pleure pas, garde la bouche ouverte, ses lèvres bleuissent. Il peut même perdre connaissance. C’est une urgence vitale.
Que faire en cas d’étouffement?
1.Si l’enfant tousse, il est préférable de ne pas intervenir et surtout de ne pas essayer d’aller chercher l’objet avalé dans la gorge de l’enfant. Le plus souvent, la toux va suffire pour qu’il expulse ce qu’il a avalé. S’il retrouve sa respiration normale, contactez le médecin traitant de l’enfant pour prévoir un contrôle. S’il n’a pas expulsé l’objet avalé, que sa respiration est difficile ou sifflante, appelez le 144.
2.Si l’enfant ne tousse pas, que ses lèvres commencent à bleuir et qu’il est conscient, il est urgent d’agir pour désobstruer ses voies respiratoires. Selon l’âge de l’enfant, la manœuvre à exécuter sera différente.
Voici deux vidéos qui expliquent les bons gestes en cas d’étouffement:
Si l’enfant expulse l’objet avalé, contactez le médecin de l’enfant pour demander un avis médical ou le médecin de garde en cas d’absence.
3.Si l’enfant ne respire plus et a perdu connaissance, appelez le 144 et commencer les gestes de réanimation cardio-pulmonaire*
Dans tous les cas, il est déconseillé de suspendre l’enfant par les pieds.
* Vidéos mises à disposition par l’école de premiers secours Firstmed
Références:

